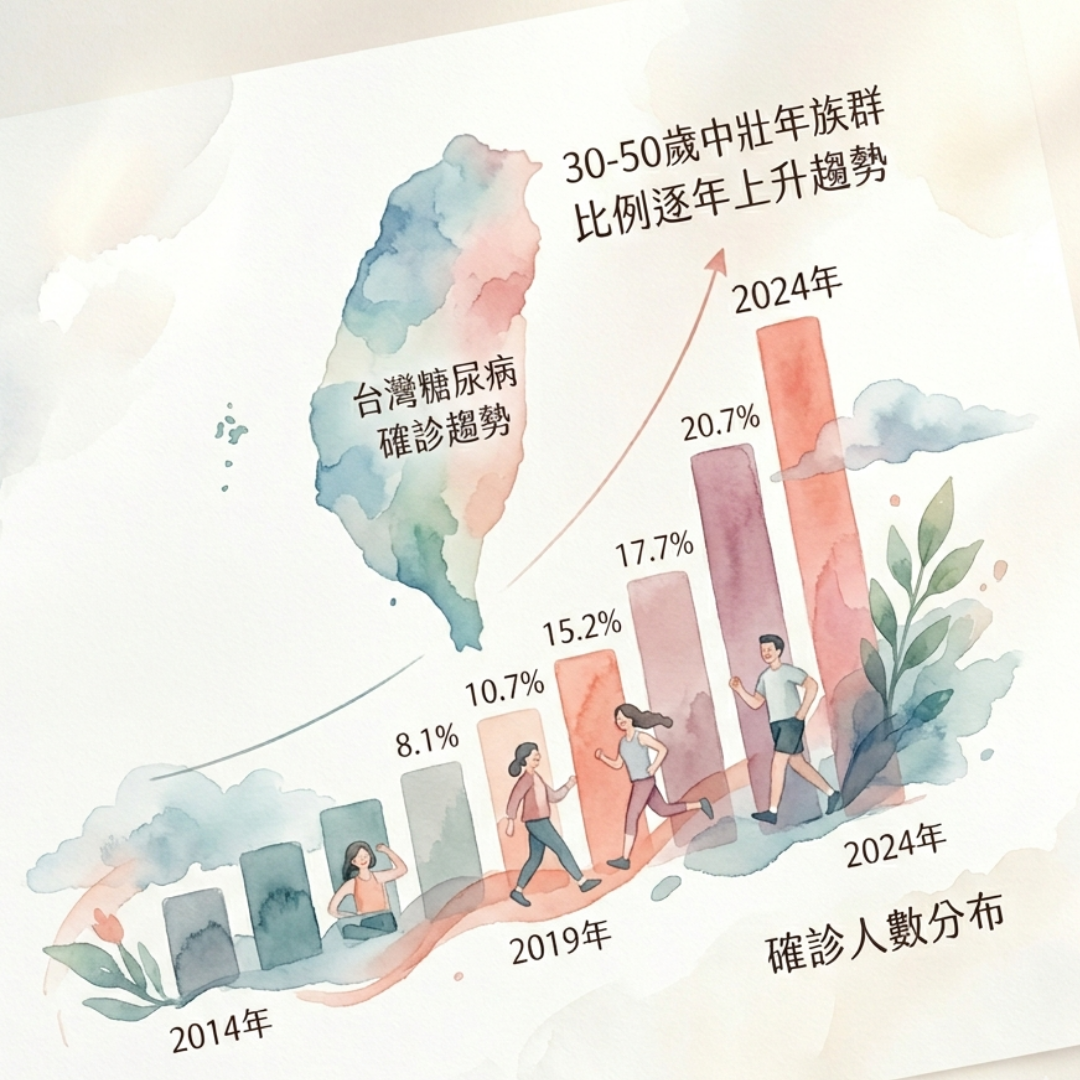
糖尿病離你有多遠?中壯年才是高風險族群
「我才三十幾歲,糖尿病是老人家的事吧?」
這句話我在診間聽過太多次了。說這話的人通常不愛甜食,三餐幾乎自己打理,只是工作壓力大、睡眠不規律,肚子悄悄多了一圈,但體重秤上的數字「還好」。
然後有一天健檢報告出來,空腹血糖那格標了紅字。
根據國民健康署 2023 年統計,台灣糖尿病確診人數已突破 230 萬,而 30 至 49 歲的中壯年確診比例持續上升。更讓人警覺的是,被歸類為「糖尿病前期」(空腹血糖介於 100–125 mg/dL)的潛在人口估計超過 500 萬——每十個人裡,可能有兩個人已站在臨界線上卻完全不知道。
糖尿病不是突然發生的。它是身體長達數年的代謝失衡,最終在某張健檢報告上現形。
糖尿病是怎麼形成的?胰島素阻抗完整解析
胰島素的角色:身體的血糖調度員
每次進食後,血液中的葡萄糖濃度上升,胰臟就會分泌胰島素,負責把血糖「送進」細胞轉換成能量。健康狀態下,這個機制順暢運作,血糖在飯後兩小時內回落到正常範圍。
什麼是胰島素阻抗?
問題從細胞開始「不理會」胰島素的訊號那一刻起。
用一個比喻來說:胰島素是快遞員,細胞上的受體是門。正常情況下,快遞員按門鈴,門就開了,貨(血糖)順利送達。但當胰島素阻抗形成,細胞的「門鈴」壞掉了,快遞員按再多次也沒有反應——血糖只能持續漂浮在血液中,無法被利用。
為了彌補這個落差,胰臟只好分泌更多胰島素來「拼命按門鈴」。長期過載之後,胰臟功能逐漸衰竭,血糖調控徹底失守——這就是第二型糖尿病的核心發展路徑。
第一型與第二型糖尿病的差異
第一型糖尿病屬於自體免疫疾病,胰臟幾乎無法分泌胰島素,多在青少年時期發病,需要終身注射胰島素。第二型糖尿病則與生活型態高度相關,佔台灣糖尿病患者約 90% 以上,是本文討論的主要對象。

你的身體在發出警告嗎?早期警訊完整清單
這些症狀,是糖尿病前期在敲門
胰島素阻抗的早期症狀非常容易被當成「最近太累了」帶過:異常口渴、頻繁跑廁所,午後莫名疲倦且注意力下降,傷口癒合比以前慢,飯後特別想睡,腰圍悄悄增加但體重沒大變化,以及手腳偶發性的麻木或刺痛。
如果你對三個以上的症狀點頭,我強烈建議安排一次完整的血糖檢查,包含以下兩項關鍵數值:
空腹血糖 < 100 mg/dL、HbA1c < 5.7%:正常範圍 空腹血糖 100–125 mg/dL、HbA1c 5.7–6.4%:糖尿病前期,把握黃金逆轉期 空腹血糖 ≥ 126 mg/dL、HbA1c ≥ 6.5%:糖尿病確診,需立即就醫
HbA1c(糖化血色素)反映的是過去三個月的平均血糖,比單次空腹血糖更能呈現長期代謝狀態,是判斷糖尿病最重要的指標之一。

不是因為吃糖——5個讓血糖失控的真正原因
原因一:精緻澱粉才是隱形糖
白飯、白吐司、白麵條的升糖指數(GI值)普遍在 70 以上,消化速度和喝一杯含糖飲料幾乎一樣快。長期以精緻澱粉為主食,胰臟持續高負荷運作,胰島素阻抗就在不知不覺中加重。把白飯換成糙米,GI值從 72 降至約 50,血糖波動幅度立刻有感改善。
原因二:內臟脂肪是最大的訊號干擾源
腹部內臟脂肪不只是儲能組織,它持續分泌炎症因子(TNF-α、IL-6),直接阻斷胰島素與受體之間的訊號傳遞。研究顯示,BMI 每下降 1 個單位,胰島素敏感性約提升 5–8%,腰圍縮小是改善糖尿病風險最直接可見的指標。
原因三:基礎代謝率下降,血糖「燒不掉」
肌肉是全身最大的葡萄糖消耗器,安靜狀態下骨骼肌消耗的血糖佔全身約 80%。長期節食、缺乏肌力訓練導致肌肉量流失後,同樣一碗飯,過去能有效燃燒,現在卻大量殘留在血液裡。
原因四:睡眠不足讓皮質醇幫倒忙
睡眠少於 6 小時,皮質醇分泌量顯著上升。皮質醇的功能之一是「升高血糖以因應壓力」——這代表前一晚沒睡好,隔天早晨的空腹血糖可能偏高,與飲食完全無關。對上班族來說,這是最容易被忽略、卻影響最深的糖尿病風險因子。
原因五:腸道菌相失衡影響腸泌素分泌
腸道中短鏈脂肪酸(SCFA)分泌不足時,會連帶影響「腸泌素 GLP-1」的分泌量。腸泌素是刺激胰島素分泌、並向大腦傳遞飽足訊號的關鍵荷爾蒙。高纖飲食保護腸道菌相,不只幫助消化,更直接影響你的血糖調控能力。
BMI 與代謝症候群的關係
BMI 超過 24(台灣超重標準)的族群,代謝症候群盛行率是正常體重者的 3 倍以上。但更精確的指標是「體脂率」與「腰臀比」——有些人 BMI 正常,卻因為肌肉量少、體脂率高,同樣面臨代謝風險,醫學上稱為「正常體重型肥胖(Normal Weight Obesity, NWO)」。
【營養師冷知識】鎂離子不足,胰島素根本「開不了鎖」
這是我認為最被低估、幾乎沒有人提的環節。
鎂(Magnesium)是胰島素受體酪氨酸激酶正常運作的必要輔助因子。 沒有足夠的鎂,胰島素就算抵達細胞門口,受體也無法正常啟動——鎖孔缺了一個零件,鑰匙再對也打不開。
台灣成人每日鎂攝取量普遍不足建議量的 70%,而長期鎂不足的人,罹患第二型糖尿病的風險比鎂充足者高出約 17–22%(資料來源:PubMed PMID 22031011)。
補鎂最好的天然食物:南瓜籽、黑豆、菠菜、杏仁、藜麥。每天一把南瓜籽(約 28 克),可補充約 150 mg 的鎂,是最輕鬆的日常補充方式。
另外提醒:若已在服用二甲雙胍(Metformin)等糖尿病藥物,建議在補充鎂或相關保健品前告知醫師,避免藥物與微量元素間的潛在拮抗效應。

確診糖尿病後,這些食物真的要放下
血糖地雷清單
含糖飲料與市售果汁(果糖直接衝擊肝臟代謝),白飯、白麵、白吐司等精緻澱粉,蛋糕、餅乾、夜市甜點,加工醃製肉品(高鈉干擾胰島素訊號),以及酒精(干擾肝臟糖質新生功能,造成血糖劇烈波動)。
容易忽略的飲食陷阱
「無糖」標示的食品不等於對血糖友善——許多無糖餅乾、燕麥棒仍含大量精緻澱粉,GI值照樣偏高。水果雖然天然,但荔枝、西瓜、鳳梨的含糖量偏高,糖尿病患者應優先選擇芭樂、番茄、蘋果等低糖水果,且每次攝取量控制在一個拳頭大小。
糖尿病逆轉行動指南(飲食 × 運動 × 睡眠 × 追蹤)
飲食策略:重建餐盤的黃金比例
每一餐的餐盤結構:蔬菜佔二分之一(優先深色葉菜)、優質蛋白質佔四分之一(魚、蛋、豆腐)、原型低GI澱粉佔四分之一(糙米、地瓜、燕麥)。
進食順序:蔬菜 → 蛋白質 → 澱粉。這個順序能讓飯後血糖上升速度減緩約 20–30%,是有臨床數據支撐、零成本就能執行的策略。用餐時間維持 20 分鐘以上,讓腸泌素有足夠時間傳達飽足訊號。
運動策略:肌肉是最天然的降血糖藥
飯後 15 分鐘散步 10–15 分鐘,能讓肌肉以非胰島素依賴途徑直接吸收葡萄糖,研究顯示可將飯後血糖峰值降低約 22%(《Diabetes Care》期刊數據)。每週加入 2–3 次阻力訓練,從根本增加肌肉量,提升基礎代謝率與胰島素敏感性。
睡眠策略:讓皮質醇安靜下來
每晚維持 7–8 小時睡眠,固定就寢時間,是改善空腹血糖最不花錢的介入手段。對上班族來說,這往往比改變飲食更難,但對血糖的影響同樣深遠。
追蹤策略:讓數字說話
定期記錄三個關鍵指標:空腹血糖(每週早晨測 1–2 次,目標 < 100 mg/dL),飯後 2 小時血糖(目標 < 140 mg/dL),以及每 3 個月一次的 HbA1c(目標 < 5.7%)。數字是最誠實的回饋,告訴你哪些改變真的有效。
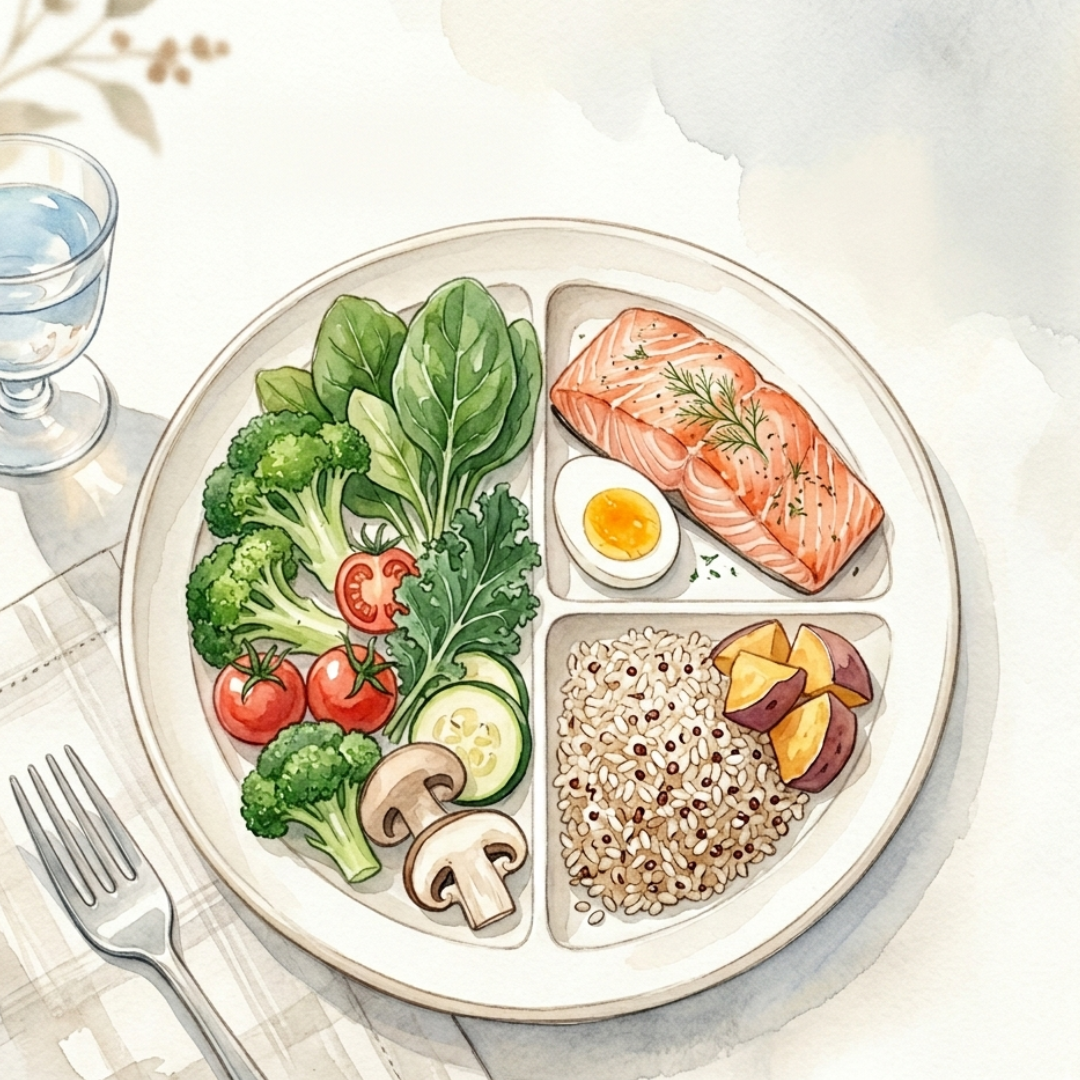
兩分鐘生活優化小動作
這是送給忙碌上班族的懶人清單,每一條今天就能開始:
起床後:先喝一杯 250ml 溫水,再進食。有助於啟動代謝、稀釋晨間略高的血糖濃度。
每餐前:確認餐盤有沒有一半是蔬菜。不用計算卡路里,看顏色就夠了。
飯後:起身繞家裡走兩圈,或做 10 個踮腳尖。啟動小腿肌群,幫助血糖利用。
睡前:手機翻面,螢幕朝下。藍光抑制褪黑激素、間接升高皮質醇,是很多人睡不好卻沒意識到的元兇。
每個月:量一次腰圍。女性超過 80 cm、男性超過 90 cm,是內臟脂肪過多的警示線,也是糖尿病風險的重要指標。
糖尿病前期的長期預防路線圖
逆轉窗口比你想的更大
糖尿病前期不是「確診前的等待室」,而是一個貨真價實的逆轉機會。美國糖尿病預防計劃(DPP)的大型研究顯示,在前期階段透過飲食調整與規律運動介入,約 58% 的人能成功延緩或預防進展至糖尿病。
從「控制血糖」到「重建代謝韌性」
我跟個案說這段話的時候,他們眼睛通常都會亮起來:你做的每一件事,不只是讓血糖數字好看,而是在修復身體自行調節的能力。
當胰島素敏感性回升、內臟脂肪減少、基礎代謝率提高,你的身體就有能力自主調控血糖,不再需要靠意志力撐著每一餐。這才是終點。
如果你想進一步了解適合自己體質的個人化飲食計劃——根據你的 BMI、基礎代謝率與生活作息量身設計——歡迎參考我們的【體質檢測】頁面,有完整的評估工具與低GI菜單範本。
外部連結:鎂離子攝取與第二型糖尿病風險的系統性回顧研究,詳見 PubMed:Magnesium intake and risk of type 2 diabetes — PubMed PMID 22031011
糖尿病不是命運,是一個長期累積的代謝結果——這代表它也可以被一個個日常選擇慢慢翻轉。你不孤單,我在這裡陪你一起走。
劉芮伶營養師、小竹藥師 共編