目錄
「好像沒什麼感覺」——代謝症候群最危險的特質
你有沒有這種感覺:健檢報告上紅字越來越多,但身體好像沒有任何不舒服?
這正是代謝症候群最讓我擔心的地方。
它不像感冒會發燒、不像骨折會疼痛,它只是靜靜地讓你的腰圍大一點、讓血糖高一點、讓血壓不那麼穩——直到某一天,心臟病或腦中風以毫無預兆的方式出現。
台灣國民健康署調查顯示,台灣 30 歲以上成人代謝症候群盛行率約達 30–36%,換算下來,每三個大人就有一個身處代謝警戒區,多數人對此渾然不知。

5 大診斷指標,3 項中標就要正視
代謝症候群怎麼診斷?符合 3 項即確診
代謝症候群不是單一疾病,而是一組代謝異常的「危險組合」。根據台灣衛福部標準(與國際 IDF/ATP III 標準接軌),符合以下五大指標中的三項以上,即診斷為代謝症候群:
| 檢測指標 | 警戒值 (異常標準) |
| 腰圍 | 女性 ≧80 公分 / 男性 ≧90 公分 |
| 血壓值 | 收縮壓≧ 130 mmHg / 舒張壓≧ 85 mmHg |
| 空腹血糖 | ≧ 100 mg/dL |
| 三酸甘油酯 (TG) | ≧150 mg/dL |
| 高密度脂蛋白膽固醇 (HDL-C) | 女性 < 50 mg/dL / 男性 < 40 mg/dL |

為什麼「腰圍」是最重要的前哨指標?
很多人以為體重或 BMI 才是關鍵,但我在診間見過太多「體重正常、腰圍超標」的個案——他們的內臟脂肪早已超標,卻因為外表看起來「不胖」而掉以輕心。
腰圍反映的是腹腔內臟脂肪的堆積程度,這種脂肪比皮下脂肪更活躍,持續釋放促發炎的細胞激素(如 TNF-α、IL-6),是引爆胰島素阻抗的源頭。
快速自測: 腰圍測量要在空腹、呼氣末端、站立姿勢下,量取肚臍上方最細處的圍度。
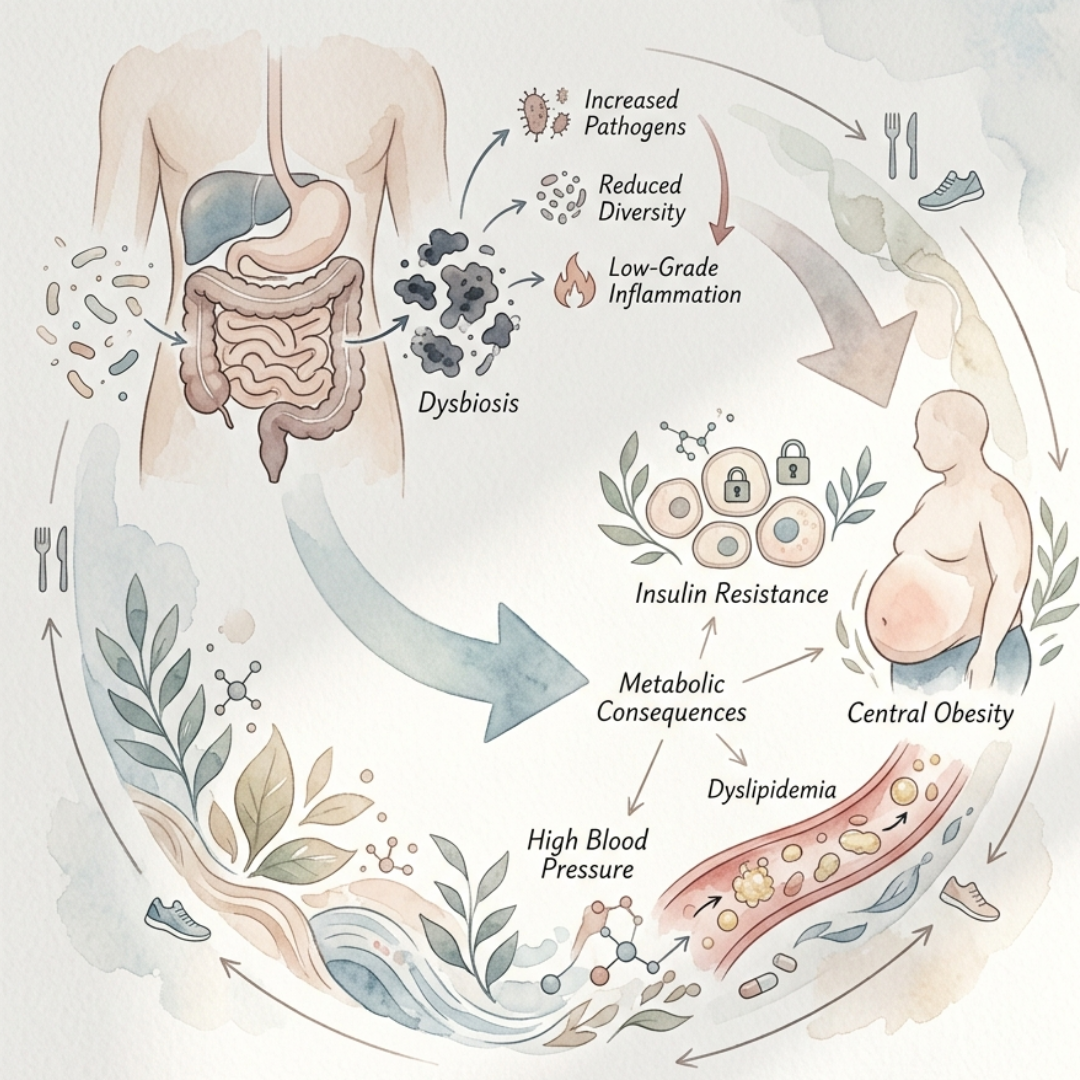
身體到底發生了什麼事?從內臟脂肪到胰島素阻抗的連鎖反應
代謝症候群的核心機制:胰島素阻抗的「骨牌效應」
我常用一個比喻來解釋胰島素阻抗——
想像你家門口有個信箱(細胞),每次郵差(胰島素)送信(血糖)過來,你都會開門把信拿進去。但如果郵差每天送太多信、信箱塞爆了,你開始懶得理他,讓信堆在門口——這就是「胰島素阻抗」。
結果是什麼?血糖沒有被收進細胞、堆在血液裡;胰臟為了補救拼命多分泌胰島素;胰島素飆高又進一步促進脂肪合成、抑制脂肪分解……惡性循環就此啟動。
一旦胰島素阻抗形成,四條代謝路徑同時失控:
- 血糖調控失常 → 空腹血糖上升,進展為糖尿病前期
- 血脂代謝紊亂 → 三酸甘油酯升高,HDL 下降
- 血壓調節異常 → 腎臟水分滯留,血管壓力上升
- 慢性低度發炎 → 血管內皮損傷,心血管風險倍增

BMI 與代謝症候群的關係
BMI 超過 24(台灣超重標準)的族群,代謝症候群盛行率是正常體重者的 3 倍以上。但更精確的指標是「體脂率」與「腰臀比」——有些人 BMI 正常,卻因為肌肉量少、體脂率高,同樣面臨代謝風險,醫學上稱為「正常體重型肥胖(Normal Weight Obesity, NWO)」。
你不知道的邊際知識:脂肪激素、瘦體素阻抗、腸道菌叢
這部分是我在門診很少有時間細講、但對理解代謝症候群非常關鍵的「進階知識」。
知識 1:脂肪激素(Adipokine)的雙面刃
脂肪組織不只是儲能倉庫,它還是一個活躍的內分泌器官,分泌超過 600 種生物活性分子,統稱「脂肪激素(Adipokines)」。
健康狀態下,脂肪細胞分泌脂聯素(Adiponectin)——這是一種具有抗發炎、促胰島素敏感性的保護激素。但當腹部脂肪過多時,脂聯素分泌量反而大幅下降,取而代之的是促發炎的瘦素(Leptin)過量與抵抗素(Resistin)升高,三者共同加速代謝惡化。
🔬 冷知識: 研究發現,脂聯素濃度與代謝症候群呈負相關——腰圍越粗,脂聯素越低。這意味著減少腹部脂肪的效益,遠不只是「視覺上變瘦」,而是真正在修復內分泌環境。(參考:PubMed: Adiponectin and Metabolic Syndrome, PMID 34521986)
知識 2:瘦體素阻抗(Leptin Resistance)——為什麼吃飽了還是想吃?
「瘦體素」的功能是告訴大腦「我吃飽了、可以停了」。但在長期高糖、高脂飲食與睡眠剝奪的環境下,大腦對瘦體素的訊號產生「阻抗」——訊號傳不進去,飽足感消失,熱量攝取自然難以控制。
瘦體素阻抗與胰島素阻抗往往同時出現,這也是為什麼光靠「少吃點意志力」難以持續減重的生理原因——這不是你不夠努力,是大腦的接收器出了問題。
知識 3:腸道菌叢失衡(Gut Dysbiosis)與代謝症候群的新興關聯
近年研究(2020–2024)持續累積證據,腸道菌相失衡與代謝症候群的發展高度相關。具體機制包括:
- 壞菌過多 → 腸道通透性增加(「腸漏症」)→ 內毒素(LPS)入血 → 觸發全身性慢性發炎
- 益菌不足 → 短鏈脂肪酸(SCFA)生產減少 → 腸道細胞能量不足、胰島素敏感性下降
- 菌相多樣性低 → 胰島素訊號通路受抑制
改善腸道菌叢的飲食關鍵: 每日攝取足量膳食纖維(建議 25–38g)、發酵食品(無糖優格、味噌、泡菜),以及減少超加工食品。
哪些習慣正在「悄悄」讓你代謝惡化?
含糖飲料與精緻澱粉:最常見的代謝殺手
每天一杯 700cc 全糖珍奶(約 60–70g 糖),相當於把胰臟每天推進「超時工作」狀態。長期高糖飲食直接促進三酸甘油酯合成、加重胰島素阻抗,是讓腰圍和血脂同步惡化的頭號元兇。
久坐缺乏運動:肌肉是最大的血糖「倉庫」
骨骼肌是人體最大的葡萄糖消耗組織,佔安靜狀態下血糖清除率的 80%。久坐讓肌肉持續閒置,等於關掉了最重要的血糖調節器。每小時起身活動 5 分鐘,就能顯著改善血糖波動曲線。
睡眠不足的代謝代價
睡眠少於 6 小時的人,飢餓素(Ghrelin,促食慾)濃度上升約 15%,瘦體素(Leptin,抑制食慾)下降約 15%,並且皮質醇(壓力荷爾蒙)升高,直接促進腹部脂肪堆積。一項刊登於《Sleep》期刊的研究顯示,長期睡眠不足者代謝症候群風險增加 45%。
延伸閱讀:內臟脂肪超標怎麼辦?
7 天飲食行動計畫:改善代謝症候群的科學策略
策略 1:原型食物為主,遠離超加工食品
原型食物(Whole Foods) 是指食物從農場到餐桌的加工步驟最少。新鮮蔬菜、豆魚蛋肉、全穀雜糧——這些食物升糖指數低、纖維含量高,能有效降低胰臟工作負荷、改善胰島素敏感性。
辨別超加工食品的簡單原則: 成分表超過 5 樣、出現你唸不出名字的添加物,請考慮放回架上。
策略 2:飲食順序革命——先蔬菜、再蛋白質、最後才是澱粉
日本研究(Imai et al.)及多項後續研究均證實,「先吃蔬菜,後吃飯」 能使餐後血糖峰值降低 20–40%,三酸甘油酯的餐後波動也顯著下降。
機制很簡單:蔬菜中的水溶性纖維在小腸形成黏稠的「保護膜」,減緩糖分吸收速度,讓胰島素分泌更從容、不急促。
策略 3:選對油脂——橄欖油與 Omega-3 是代謝的盟友
精製植物油(大豆油、玉米油)富含 Omega-6 脂肪酸,過量攝取會加重全身發炎;而橄欖油中的油酸(Oleic acid) 與 Omega-3(鮭魚、亞麻籽、核桃)能降低 LDL 氧化程度、改善 HDL 功能,直接對抗代謝症候群的血脂異常。
實用建議: 烹調用特級冷壓橄欖油或酪梨油,每週攝取深海魚 2–3 次(鯖魚、秋刀魚是高 CP 值選擇)。
策略 4:時間限制性進食(TRF)——給代謝一個「休息窗口」
近年備受矚目的「時間限制性進食(Time-Restricted Feeding, TRF)」——將每日進食時間壓縮在 8–10 小時內(如早上 8 點至下午 6 點),讓身體有 14–16 小時的「代謝修復期」。
2023 年《新英格蘭醫學期刊》相關研究及後續 Meta 分析顯示,TRF 能有效降低空腹血糖、三酸甘油酯與體重,且受試者的飢餓感比單純熱量限制更低,依從性更高——這正是改善瘦體素阻抗的重要機制。
⚠️ 注意: 已在使用降血糖藥物或胰島素的糖尿病患者,在進行 TRF 前請務必諮詢主治醫師,避免低血糖風險。
策略 5:減少精緻糖,但不要「談糖色變」
精緻添加糖(砂糖、果糖、高果糖玉米糖漿)是加重代謝症候群的主要飲食因子,建議每日添加糖攝取量控制在 25g(女性)/ 36g(男性) 以下(WHO 建議)。
但水果中的天然果糖附帶完整的膳食纖維與植化素,在適量範圍內(每日 2–3 份)對代謝的衝擊遠低於添加糖,無需完全避開。
策略 6:增加膳食纖維攝取——腸道的天然代謝修復劑
膳食纖維不只讓你「排便順暢」,它在代謝修復中扮演以下角色:
- 水溶性纖維(燕麥β-葡聚糖、奇亞籽)→ 降低膽固醇再吸收
- 非水溶性纖維(蔬菜、全穀)→ 加速腸道排空,降低毒素接觸時間
- 益生元纖維(洋蔥、大蒜、香蕉)→ 餵養益菌,修復腸道菌相
策略 7:規律進食,穩定胰島素節律
不規律進食(時常跳餐、暴飲暴食交替)會讓胰島素分泌節律混亂,類似讓工廠生產線忽快忽慢——最終造成機器(胰臟β細胞)提早疲乏。每日固定進食時段,是維護胰島素功能最低成本的習慣。

運動、睡眠、壓力:飲食之外不能忽略的三角支柱
運動處方:HIIT + 肌力訓練的黃金組合
有氧運動(快走、游泳、騎車)能直接消耗血糖、降低三酸甘油酯;肌力訓練(深蹲、硬舉、伏地挺身)則能增加肌肉質量,提升靜態血糖清除率,效益可持續 24–48 小時。
建議每週:
- 中強度有氧 150 分鐘(或高強度 75 分鐘)
- 肌力訓練 2–3 次,針對大肌群(下肢、背部、核心)
最簡單的起點: 每餐後 15 分鐘的輕鬆步行,能讓餐後血糖峰值下降 15–20%。
睡眠修復:7–9 小時是代謝的「充電週期」
成年人每晚 7–9 小時睡眠,能讓皮質醇在夜間自然回落、生長激素分泌(促進脂肪分解),讓隔天的胰島素敏感性維持在最佳狀態。睡眠品質比時數更關鍵——減少藍光曝露、固定睡醒時間,比額外補眠更有效。
壓力管理:皮質醇是「腹部脂肪的施工隊」
長期心理壓力讓皮質醇持續偏高,而皮質醇的作用之一正是「將熱量優先儲存在腹部」——這是演化設計的緊急能量備用機制,卻在現代生活中成了代謝症候群的加速器。
兩分鐘生活優化小動作
不需要大幅改變生活,以下是每天投入不到兩分鐘就能執行的代謝守護行動:
✅ 早晨: 起床後先喝一杯常溫開水(200–300ml),啟動消化道蠕動與新陳代謝
✅ 三餐前: 用手機計時,先吃完盤中蔬菜再動筷子吃飯(飲食順序法)
✅ 每小時: 設定手機鬧鐘,起身做 10 下深蹲或原地踏步,打斷久坐
✅ 下午茶時間: 把含糖飲料換成無糖綠茶或氣泡水,每週減少約 200–350g 添加糖
✅ 睡前: 關掉所有螢幕,提前 30 分鐘進入「睡眠預備模式」(調低燈光)
營養師的診間故事
我有一位客戶,40 歲,工程師,體重正常、外表完全看不出異常,但健檢報告上腰圍 93 公分、空腹血糖 106、三酸甘油酯 178——符合代謝症候群三項指標。
他第一次來找我時說:「我又不胖,為什麼會這樣?」
我請他記錄了一週的飲食:每天兩杯咖啡(各加一包糖)、午餐便當(半碗菜、一碗半飯)、下午一包餅乾、晚上應酬小酌……睡眠平均 5.5 小時。
沒有一樣是「大吃大喝」,但每一樣都在微幅、持續地磨損他的代謝能力。
三個月後,他的三酸甘油酯從 178 降到 121、空腹血糖回到 92——靠的是飲食調整、每天餐後走路 15 分鐘,以及把睡眠補回 7 小時。沒有吃任何藥,也沒有瘋狂節食。
代謝症候群的逆轉,不需要英雄式的努力,它需要的是每天一點點、對的方向的積累。
常見問題 FAQ
Q1:代謝症候群可以完全逆轉嗎? A:是的。研究顯示,透過生活型態調整(飲食、運動、睡眠),多數處於早期的代謝症候群個案能在 3–6 個月內恢復正常數值。關鍵在於越早介入、逆轉效果越好。
Q2:代謝症候群需要吃藥嗎? A:若各項指標尚未達到糖尿病、高血壓的診斷門檻,醫師通常會優先建議生活型態介入,而非立即藥物治療。但若血糖或血壓已達用藥標準,請務必遵醫囑,飲食調整是輔助而非替代。
Q3:減重多少才能改善代謝症候群? A:研究顯示,體重減少 5–10% 即能顯著改善胰島素阻抗、降低三酸甘油酯、提升 HDL。不需要瘦到「模特兒身材」,小幅度的減重就有大幅度的代謝回報。
Q4:代謝症候群跟遺傳有關係嗎? A:遺傳因素確實影響代謝體質(如胰島素分泌效率、脂肪分布傾向),但環境因素(飲食、運動、睡眠)的影響更大。即使家族有糖尿病或高血壓史,積極的生活型態介入仍能顯著降低風險。
參考資料與延伸閱讀
- 台灣國民健康署:《代謝症候群防治手冊》
- WHO:Obesity and overweight fact sheet
- PubMed:Adiponectin, metabolic syndrome and cardiovascular risk (PMID 34521986)
- 《新英格蘭醫學期刊》Time-Restricted Eating 相關研究(2023)
本文內容僅供衛教參考,不構成醫療建議。如您已有代謝相關疾病,請諮詢您的醫師或營養師進行個人化評估。
劉芮伶營養師、小竹藥師 共編